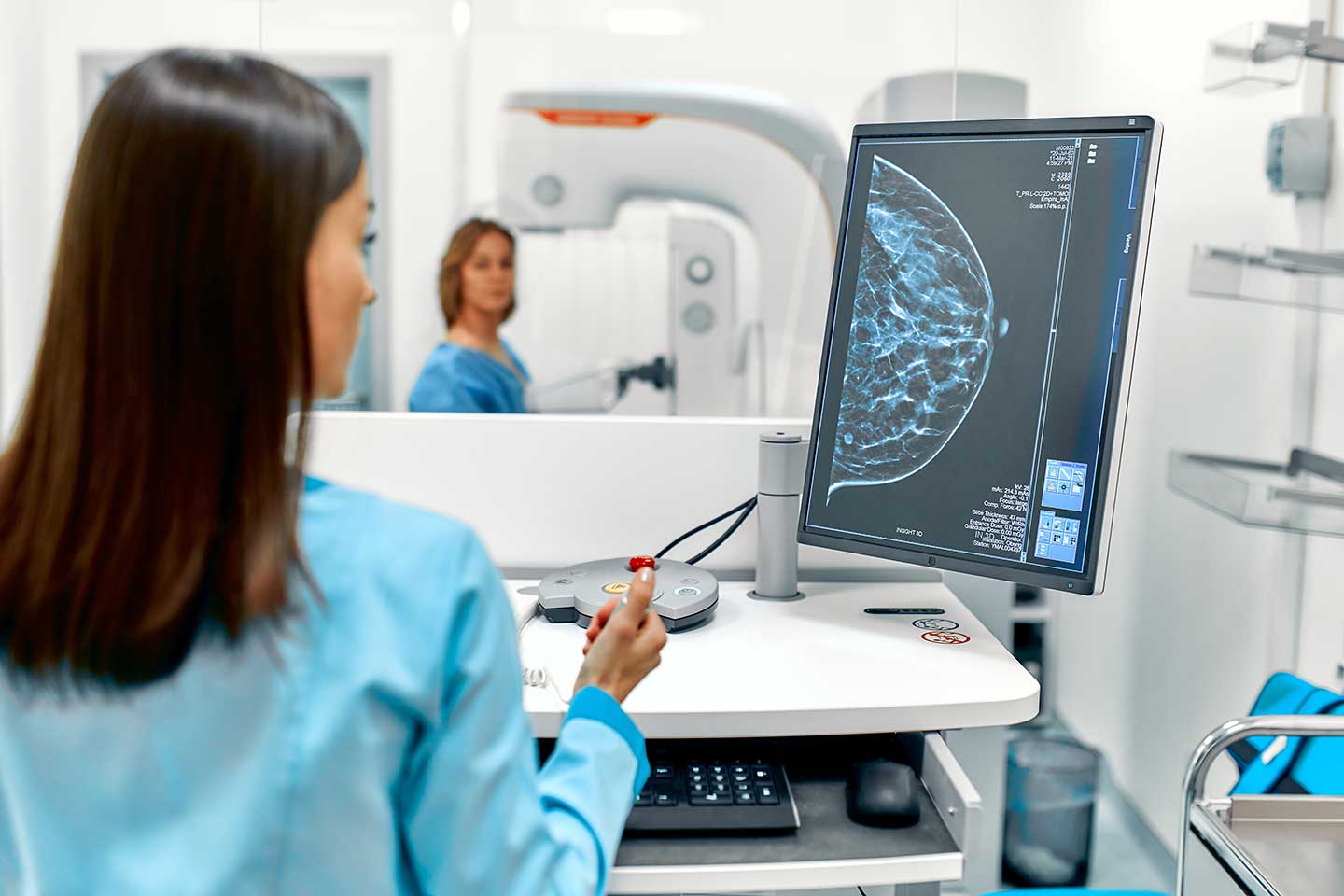
Die Früherkennung von Brustkrebs durch Mammographie-Screenings ist eine Kernstrategie, um die Prognose beim Mammakarzinom zu verbessern. Radiologische Einrichtungen, die am gesetzlich organisierten Screening-Programm teilnehmen, stehen häufig vor großen Herausforderungen: Der Aufwand für eine korrekte Durchführung und Befundung von Mammographie-Untersuchungen ist hoch. Zugleich müssen Patientinnen in einer für sie ungewohnten und oft beunruhigenden Situation sensibel und einfühlsam betreut werden. Optimierte und standardisierte Workflows sind der Schlüssel, um eine hohe medizinische Qualität sicherzustellen und teilnehmenden Frauen eine möglichst angenehme Erfahrung zu ermöglichen.
Welchen Nutzen hat die Früherkennung von Brustkrebs durch Mammographie-Screenings?
Die Mammographie ist eine röntgenbasierte Untersuchung der weiblichen Brust, um Brustkrebs (Mammakarzinome) oder dessen Vorstufen sichtbar zu machen. Sie gilt derzeit als einzige Früherkennungs-Methode, die nachweislich die brustkrebs-bedingte Sterblichkeit senkt. Bereits in den 1980er-Jahren konnte für Frauen, die an organisierten Screening-Programmen teilnehmen, eine Risikoreduktion von 20 Prozent nachgewiesen werden. Eine aktuelle schwedische Studie schätzt die Sterblichkeitsrate bei Teilnehmerinnen von Brustkrebs-Screening-Programmen um 41 Prozent geringer ein.
Wie sind Mammographie-Screening-Programme organisiert?
In Europa wurden bereits in den 1980er-Jahren flächendeckende Mammographie-Screening-Programme in Staaten wie Schweden, Finnland und den Niederlanden eingeführt. Inzwischen existieren in fast allen EU-Mitgliedsstaaten staatlich organisierte Screening-Programme, wobei es geringfügige Unterschiede in der Zielbevölkerung und den Screening-Intervallen gibt. Die Qualitätsanforderungen wurden im Auftrag der Europäischen Kommission in den European guidelines for quality assurance in breast cancer screening and diagnosis verankert.
In den USA definiert der Mammography Quality Standards Act (MQSA) Mindest-Qualitätsstandards für Gesundheitseinrichtungen, die Mammographie-Screenings zur Brustkrebs-Früherkennung anbieten. Diese Einrichtungen müssen:
- von der FDA oder durch eine von der FDA anerkannte Akkreditierungsstelle zertifiziert sein
- sich einer jährlichen Inspektion unterziehen
- das Zertifikat an einer für Patientinnen sichtbaren Stelle zugänglich machen
Anders als in vielen europäischen Ländern gibt es in den USA zwar keinen gesetzlich garantierten Anspruch auf Screening-Untersuchungen. Dennoch hat ein Großteil der weiblichen Bevölkerung Zugang zu kostenlosen oder kostengünstigen Mammographie-Screenings. Für unversicherte Frauen gibt es Angebote wie das von der CDC (Centers for Disease Control and Prevention) koordinierte National Breast and Cervical Cancer Early Detection Program, das eine kostenlose Teilnahme an Screening-Untersuchungen ermöglicht.
Während sich europäische Früherkennungs-Programme überwiegend an Frauen ab 50 Jahren richten und zweijährige Intervalle vorsehen, empfehlen US-amerikanische Fachgesellschaften ein Einstiegsalter von 40 Jahren sowie einjährige Intervalle.
Früherkennung von Brustkrebs durch Mammographie-Screenings: Der optimale Workflow
Schritt 1: Ärztliches Aufklärungsgespräch (optional)
Frauen haben vor der Mammographie üblicherweise Anspruch auf ein Aufklärungsgespräch mit spezialisierten Radiologie-FachärztInnen. Dieses Gespräch soll Frauen die Möglichkeit geben, Fragen zu stellen und sich individualisiert beraten zu lassen, um anschließend eine informierte Entscheidung zu treffen. Auch GynäkologInnen und HausärztInnen kommt als vertrauten Ansprechpersonen die Aufgabe zu, über das Mammographie-Screening aufzuklären und berechtigten Frauen die Teilnahme zu empfehlen.
In Deutschland vereinbaren Frauen den Termin zum Aufklärungsgespräch über die sogenannte Zentrale Stelle ihres Bundeslands. Frauen, die das Aufklärungsgespräch nicht wahrnehmen wollen, füllen eine Verzichtserklärung aus und bringen diese zum Mammographie-Termin mit.
Beim Aufklärungsgespräch sollten Frauen detaillierte Informationen über Ablauf, Vorteile und mögliche Einschränkungen der Mammographie erhalten. ÄrztInnen sollten auch über den optimalen Zeitpunkt der Untersuchung aufklären: Bei Frauen vor der Menopause findet die Mammographie zur Brustkrebs-Früherkennung am besten in der ersten Zyklushälfte statt, da die Brust in dieser Phase weicher ist. Das macht die Untersuchung für die Frau angenehmer und erleichtert die Auswertung der Aufnahmen. Bei postmenopausalen Frauen ist der Zeitpunkt der Untersuchung unerheblich. Zur Abklärung von Symptomen kann die Mammographie jederzeit stattfinden.
Schritt 2: Terminvereinbarung
Terminvereinbarungen für die Mammographie im Rahmen der Brustkrebs-Früherkennung wickelt in Deutschland die Zentrale Stelle ab. Frauen, die sich zur Terminvereinbarung oder -änderung direkt an die radiologische Einrichtung wenden, sollten daher an die Zentrale Stelle verwiesen werden.
In anderen Ländern erhalten Frauen von ihrer Krankenversicherung telefonisch oder online Informationen darüber, welche Kliniken und Gesundheitseinrichtungen in ihrer Nähe Mammographie-Screenings anbieten und wie sie sich dafür anmelden können.
Schritt 3: Vorbereitung auf die Untersuchung
Am Tag der Untersuchung sollten Frauen ihre Versicherungskarte mitbringen. Den Anamnesebogen füllen Frauen zu Hause oder vor Ort aus, das Empfangspersonal kann dabei behilflich sein.
Die Mammographie führen medizinisch-technische Röntgenassistentinnen selbstständig durch. In der Regel sind Röntgenassistentinnen somit die einzigen medizinischen Fachkräfte, mit denen die Frau am Tag der Untersuchung zu tun hat. Diese sollten daher auf einen guten Kontakt zur Patientin achten, um die Untersuchung so angenehm wie möglich zu gestalten.
Die Vorbereitung auf die Untersuchung umfasst folgende Teilschritte:
- Die Röntgenassistentin fragt nach bisherigen Mammographie-Erfahrungen sowie eventuellen Beschwerden im Zusammenhang mit der Brust und beantwortet Fragen der Patientin.
- Der Ablauf der Untersuchung wird der Patientin kurz erklärt. Die Röntgenassistentin sollte auch darauf eingehen, warum eine kurzzeitige Kompression der Brust erforderlich ist: Die Kompression ermöglicht eine bessere Aufnahmequalität, weil sie Unschärfen und Überlagerungen reduziert. Auch die Strahlendosis wird durch die Kompression reduziert.
- Frauen sollten am Tag der Untersuchung auf Pflegeprodukte wie Deos oder Körperlotions im Brust- und Achselbereich verzichten, um eine Verfälschung der Aufnahmen zu vermeiden. Röntgenassistentinnen sollten sich vor der Untersuchung vergewissern, dass keine Pflegeprodukte verwendet wurden.
- Die Patientin entkleidet ihren Oberkörper und legt gegebenenfalls Ohrringe oder Halsketten ab.
- Bei Frauen im gebärfähigen Alter muss eine Schwangerschaft ausgeschlossen werden. Eine Gonadenschutz-Schürze wird angelegt.
Schritt 4: Durchführung der Mammographie
Üblicherweise werden zwei Standardaufnahmen jeder Brust gemacht:
- mediolaterial-oblique Schrägaufnahme (MLO): Bei dieser Aufnahme steht die Patientin in einem 45°-Winkel zum Gerät. Die zu untersuchende Brust wird angehoben und unter Zug komprimiert, während der Oberarm der Patientin entspannt auf einer Halterung liegt. Bei korrekter Einstellung ist das Brustparenchym vollständig abgebildet und der Pektoralismuskel bis zur Höhe der Mamille mit einem Winkel von mindestens 20° erfasst. Die Mamille ist im Profil abgebildet, die inframammäre Falte sollte erkennbar sein.
- kranio-kaudale Aufnahme (CC): Die Patientin steht aufrecht und etwa 10° nach medial gedreht. Die Brust wird angehoben, von der Brustwand weg leicht nach lateral gezogen und unter Zug komprimiert. Bei korrekter Einstellung ist das Brustparenychm adäquat abgebildet, die Mamille sollte im Profil zu sehen sein. Der Pektoralismuskel ist erkennbar und der axilläre Drüsenkörperanteil komplett abgebildet.
Für eine qualitativ hochwertige Mammographie und zuverlässige Brustkrebs-Erkennung sollten Röntgenassistentinnen unbedingt auf eine ausreichende Kompression der Brust achten und die Frau um ihr Verständnis und ihre Kooperation bitten. Denn nur durch Kompression wird das Drüsengewebe ausreichend aufgespreizt, um eine kontrastreiche und überlagerungsfreie Darstellung aller Strukturen zu erreichen.
Schritt 5: Beurteilung und Klassifizierung der Aufnahmen
Die Auswertung der Aufnahmen übernehmen zwei speziell qualifizierte RadiologInnen unabhängig voneinander. Beurteilt eine oder einer der beiden die Aufnahme als auffällig oder verdächtig, wird eine dritte Ärztin oder ein Arzt herangezogen.
Die Beurteilung der Mammographie zur Brustkrebs-Früherkennung sollte immer systematisch nach einem festen Schema erfolgen. Bewährt hat sich dieser Ablauf:
- Überprüfen der Bildqualität und Vollständigkeit der Aufnahmen (ausreichende Kompression, symmetrische Darstellung beider Brüste)
- systematische Suche nach pathologischen Veränderungen, wobei der Seitenvergleich wichtig ist
- bei auffälligen Befunden: Beurteilung von Größe, Form, Begrenzung und Schattendichte; genaue Lokalisationsbeschreibung der Veränderungen
- genaue Analyse von Verkalkungen und Mikroverkalkungen nach Größe, Form, Verteilung und Anzahl
- falls vorhanden: Vergleich mit Voraufnahmen und Suche nach neu aufgetretenen Veränderungen
Anschließend wird der Mammographiebefund nach der BIRADS-Klassifikation eingestuft. Auf die BIRADS-Stufe 3 sollte im organisierten Mammographie-Screening jedoch möglichst verzichtet werden. Besser ist in unklaren Fällen die BIRADS-Stufe 0. Das bedeutet, die Frau wird zur weiteren Abklärung noch einmal einbestellt.
Empfehlenswert ist die Angabe der Parenchymdichte nach den Beurteilungsrichtlinien des American College of Radiology (ACR), weil diese den Aussagewert der Mammographie beeinflusst. Bei Teilnehmerinnen von Screening-Programmen hat aufgrund des Alters in den meisten Fällen bereits ein Ersatz des Drüsengewebes durch Fettgewebe begonnen. Die Aussagekraft der Mammographie ist dadurch höher.
Schritt 6: Schriftliche Zustellung des Mammographie-Befunds
Den Befund erhalten Frauen, die am Mammographie-Screening zur Brustkrebs-Vorsorge teilnehmen, normalerweise innerhalb von weniger Tage per Post.
In den USA müssen Frauen nach den Vorgaben des Mammography Quality Standards Act (MQSA) den in laiengerechter Sprache verfassten Befund innerhalb von 30 Tagen nach der Untersuchung erhalten.
Verdächtige Befunde sollen so rasch wie möglich übermittelt werden und zusätzliche Informationen über die weitere Vorgehensweise enthalten. Rund 97 Prozent der Frauen erhalten einen unauffälligen Befund und können in den vorgesehenen Abständen erneut am Mammographie-Screening teilnehmen.
Schritt 7: Abklärungsuntersuchungen bei unklaren oder verdächtigen Befunden
Bei unklaren oder verdächtigen Befunden wird die Frau zu einer Abklärungsuntersuchung in die radiologische Einrichtung bestellt. Kann der Brustkrebs-Verdacht durch weitere bildgebende Untersuchungen im Anschluss an das Mammographie-Screening nicht mit Sicherheit ausgeräumt werden, sollte eine histologische Untersuchung erfolgen. Zur Probenentnahme ist in der Regel eine minimal-invasive Vakuum- oder Stanzbiopsie ausreichend.
Schritt 8: Weiteres Vorgehen bei Brustkrebs-Diagnose nach dem Mammographie-Screening
Falls sich nach Mammographie- und weiteren Screenings der Verdacht auf Brustkrebs erhärtet, haben RadiologInnen die schwierige Aufgabe, die Frau umfassend aufzuklären und das weitere Vorgehen zu besprechen. Auf Wunsch der Patientin sollte das Gespräch im Beisein einer Vertrauensperson geführt werden. ÄrztInnen sollten Betroffene dazu ermutigen, Fragen zu stellen, auch weiterführende Hilfen (wie z.B. Psychoonkologie) sind anzubieten. Die anschließende Behandlung sollte möglichst in einem zertifizierten Brustkrebs-Zentrum stattfinden.
Mammographie zur Brustkrebs-Früherkennung: Weitere Optimierungsmöglichkeiten
Eine Standardisierung und Optimierung sämtlicher Abläufe trägt dazu bei, den Workload bei der Mammographie zu verringern, ohne bei der Brustkrebs-Früherkennung an den „falschen“ Stellen wie dem Patientengespräch zu sparen. Dennoch bleibt der Aufwand erheblich. Eine mögliche Lösung könnte in technologischen Assistenzsystemen wie Künstlicher Intelligenz (KI) liegen. KI-basierte Systeme sind im Bereich der Mammographie bereits sehr leistungsfähig und können so zu effizienteren Abläufen und exakteren Diagnosen beitragen.